06 июля 2005 14:06 |
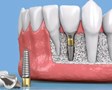
Протезирование дефектов зубных рядов несъемными конструкциями с использованием имплантов. Часть 3. Импланты для временной реабилитации.
Согласно классическим протоколам, сроки имплантологического лечения с законченным протезированием составляют от четырех месяцев до двух лет. При этом осознание пациентами возможности промежуточной реабилитации на этапах такого длительного лечения имеет очень большое значение, особенно в тех случаях, когда отсутствие такой реабилитации влияет как на эстетический вид пациента, так и на его функции по сравнению с дооперационной ситуацией [1].
Временная реабилитация пациента различными видами ортопедических конструкций на этапах имплантологического лечения на сегодня становится весомым направлением ортопедической стоматологии и, на наш взгляд, должна рассматриваться как переходное протезирование.
| Рис. 1. Схематическое изображение взаимодействия съемных протезов и несъемных конструкций, фиксированных на временных имплантах, с зоной имплантации и костной пластики | |||||
Несъемный протез |
Съемный протез | ||||
Несъемный протез |
Съемный протез | ||||
При таких условиях можно утверждать, что, в отличие от традиционного протезирования, ортопедическое лечение с задействованием имплантов состоит из переходного, временного и постоянного или окончательного протезирования. В свою очередь, ортопедические конструкции, используемые для временной реабилитации пациентов, являются не временными, а переходными протезами, поскольку их опорой служат как витальные и девитализированные зубы, так и временные или постоянные импланты, которые после завершения лечения не всегда остаются опорными пунктами для постоянного протеза. В то же время, для временных протезов в качестве опоры используются те же зубы или импланты, что и для постоянных протезов.
| Рис. 2. Рентгенологическая картина исходной клинической ситуации верхней челюсти пациента Ю. | Рис. 3. Рентгенологическая картина верхней челюсти пациента Ю. с обозначенными костными контурами после планируемого удаления. |
Кроме того, период использования переходного протеза значительно превосходит сроки использования временных конструкций.
Выделение отдельной группы переходных протезов более всего обоснованно и понятно при использовании временных имплантов, в отличие от адгезивных или других протезов, используемых для временной реабилитации [2, 3].
Временные импланты были разработаны для создания опоры несъемным (фиксированным) временным протезам на период
имплантологического лечения. При этом временные импланты – это не что иное, как одноэтапные титановые импланты меньшего диаметра (от 1,8 мм), предназначенные для немедленной нагрузки «Immediate Provisional Implant».
Выделение отдельной группы переходных протезов более всего обоснованно и понятно при использовании временных имплантов, в отличие от адгезивных или других протезов, используемых для временной реабилитации [2, 3].
Временные импланты были разработаны для создания опоры несъемным (фиксированным) временным протезам на период
имплантологического лечения. При этом временные импланты – это не что иное, как одноэтапные титановые импланты меньшего диаметра (от 1,8 мм), предназначенные для немедленной нагрузки «Immediate Provisional Implant».
| Рис. 4. Схематическое изображение плана лечения верхней челюсти пациента Ю. по альтернативе 1: костная пластика с одновременной установкой 4−х временных имплантов с фиксацией переходного протеза. | Рис. 5. Схематическое изображение плана лечения верхней челюсти пациента Ю. по альтернативе 1: установка 10−ти постоянных имплантов через восемь месяцев с фиксацией этого же самого переходного протеза. |
| Рис. 6. Схематическое изображение плана лечения верхней челюсти пациента Ю. по альтернативе 1: удаление временных имплантов и установка абатментов. | Рис. 7. Схематическое изображение плана лечения верхней челюсти пациента Ю. по альтернативе 2: установка 4>х дополнительных постоянных имплантов на месте удаленных временных имплантов. |
В то же время мы склонны разделять мнение тех авторов, которые называют такие импланты «переходными» или «транзитными». Это ассоциируется с названием «переходные протезы», которое мы считаем наиболее точной формулировкой для названия любых ортопедических конструкций на период временной реабилитации независимо от конструкции и типа опоры. Это мнение разделяют и другие авторы, хотя, в целом, публикаций, посвященных этой тематике, немного. Наиболее часто используется термин «transitional implants» – переходные, промежуточные или транзитные импланты (Petrungano, 1997–2003; Froum at al., 1998; Nagata at al., 1999; Bohsali at al., 1999; Simon, 2002; Simon, Caputo, 2002). Другими, менее используемыми терминами являются «provisional implants» – временные или предварительные импланты (Babbush, 2001; Krennmair at al., 2003) и «interim implants» – временные или промежуточные импланты (Khoury, Happe, 2000). Термин, объединяющий два названия – «provisional/transitional implants» (Federic, 1995), возможно, является наиболее удачным названием – «временные переходные импланты». В свою очередь Krennmair и др., 2003, используют удачный оборот «provisionsl implants …for interim prostheses…», переводимый как «временные импланты для фиксации переходных протезов». С другой стороны, проблема имплантологической терминологии актуальна для всего стоматологического сообщества и требует коррекций, уточнений и дополнений (Simion, Yanase, 2003). Другая проблема, связанная с временными (или транзитными) имплантами, – это проблема непосредственного установления и немедленной или ранней нагрузки имплантов, что, по мнению Gotfredsen, 2003, отображает современные направления в имплантологии и требует подтверждения этой новой концепции.
Однако эта проблема является актуальной в полной мере только для постоянных имплантов, поскольку ожидания, возлагаемые на временные импланты как стоматологами, так и пациентами, отличаются от таковых при установлении постоянных имплантов. Это же мнение разделяют и Krennmairat и др., 2003, хотя, по данным их исследований, количество преждевременно утраченных временных имплантов было очень высоким и составляло 29,8 % (23 из 77). При этом количество потерь на верхней челюсти 36,2 % (21 из 58) значительно превосходило тот же показатель на нижней челюсти – 10,5 % (2 из 19). С другой стороны, Simon, 2002, исследуя усилие при удалении временных имплантов, заметил, что даже при непосредственной нагрузке степень интеграции таких имплантов бывает разной. Соответственно автор указывает на риск перелома временных имплантов при значительном усилии и высокой степени интеграции, который имел место в 5 из 31 случая, включенного в исследование.
В то же время, несмотря на достаточно большой риск потери или перелома временных имплантов, большинство авторов
соглашаются, что установление временных имплантов соответствует требованиям непосредственного протезирования, а ортопедические конструкции, фиксированные на таких имплантах, обеспечивают пациентам необходимый комфорт и позволяют избежать установки съемных протезов на время имплантологического лечения. В свою очередь, использование съемных протезов, по мнению авторов, не является полноправной альтернативой протезам, фиксированным на временных имплантах, в силу существующих ограничений.Во-первых, съемные протезы не могут быть использованы на протяжении длительного времени после оперативного вмешательства; во-вторых, они требуют частых коррекций; в-третьих, и что самое главное, они могут оказывать чрезмерное трансслизистое давление на постоянные импланты и, таким образом, отрицательно влиять на процесс остеоинтеграции (Forum at al., 1998; Emmer at al., 1999; El Shazly at al., 1999; Petrungano, 2002; Krennmairat at al., 2003). Именно поэтому использование зубных протезов, фиксированных на временных имплантах, в отличие от съемных протезов, позволяет обеспечить эстетическую и фонетическую функцию зубов; восстановление функции жевания; защиту мягких тканей над зоной введения постоянных имплантов и защиту аутотрансплантатов или зоны аугментации от преждевременной нагрузки (рис. 1).
соглашаются, что установление временных имплантов соответствует требованиям непосредственного протезирования, а ортопедические конструкции, фиксированные на таких имплантах, обеспечивают пациентам необходимый комфорт и позволяют избежать установки съемных протезов на время имплантологического лечения. В свою очередь, использование съемных протезов, по мнению авторов, не является полноправной альтернативой протезам, фиксированным на временных имплантах, в силу существующих ограничений.
В нашем исследовании необходимость временной реабилитации несъемными протезами, в том числе фиксированными на
временных имплантах, являлась наиболее актуальной в третьей группе пациентов, план лечения которых предусматривал удаление зуба (зубов) или снятие существующих несъемных мостовидных протезов [2, 4, 5]. Соответственно, наиболее значимой такая необходимость была у пациентов, которые в результате удаления зубов переходили в группу пациентов с полным отсутствием зубов. В таких случаях решающее значение имела возможность установления достаточного количества временных имплантов, которое, как правило, различно для верхней и нижней челюстей и зависит от качества и количества костной ткани.
Планирование имплантологического лечения на верхней челюсти может включать задействование синусов (синуслифтинг). Как правило, при этом можно рассматривать несколько альтернативных решений (рис. 2–3). На наш взгляд, первый альтернативный вариант, предусматривающий отдельные вмешательства костной пластики с задействованием синусов и установлением четырех временных имплантов и спустя восемь месяцев – установление 10 постоянных имплантов (рис. 4–6), можно считать наиболее оптимальным решением относительно будущего прогноза, количества имплантов и времени, затраченного на лечение. Вторую альтернативу, которая предусматривает дополнительное установление четырех постоянных имплантов вместо удаленных временных (рис. 7–8), – идеальным решением, позволяющим изготовить одиночные коронки на имплантах, хотя и требует больших финансовых вложений и времени.
временных имплантах, являлась наиболее актуальной в третьей группе пациентов, план лечения которых предусматривал удаление зуба (зубов) или снятие существующих несъемных мостовидных протезов [2, 4, 5]. Соответственно, наиболее значимой такая необходимость была у пациентов, которые в результате удаления зубов переходили в группу пациентов с полным отсутствием зубов. В таких случаях решающее значение имела возможность установления достаточного количества временных имплантов, которое, как правило, различно для верхней и нижней челюстей и зависит от качества и количества костной ткани.
Планирование имплантологического лечения на верхней челюсти может включать задействование синусов (синуслифтинг). Как правило, при этом можно рассматривать несколько альтернативных решений (рис. 2–3). На наш взгляд, первый альтернативный вариант, предусматривающий отдельные вмешательства костной пластики с задействованием синусов и установлением четырех временных имплантов и спустя восемь месяцев – установление 10 постоянных имплантов (рис. 4–6), можно считать наиболее оптимальным решением относительно будущего прогноза, количества имплантов и времени, затраченного на лечение. Вторую альтернативу, которая предусматривает дополнительное установление четырех постоянных имплантов вместо удаленных временных (рис. 7–8), – идеальным решением, позволяющим изготовить одиночные коронки на имплантах, хотя и требует больших финансовых вложений и времени.
| Рис. 10. Рентгенологическая картина после хирургического вмешательства с цельнолитым переходным протезом, фиксированным на временных имплантах. |
Рис. 11. Внешний вид цельнолитого переходного протеза с пластмассовой облицовкой. | ||
| Рис. 12. Рентгенологическая картина завершенной работы по альтернативе 3. |
Рис. 13. Внешний вид ротовой полости пациента Ю. до лечения. | ||
Рис. 14. Внешний вид ротовой полости пациента Ю. после лечения. | |||
Такую позицию относительно одиночных коронок на имплантах во всех участках верхней и нижней челюстей отстаивают
Ericsson I. и др., 2000. При этом авторы указывают, что достижение такой ситуации возможно только при наличии соответствующего качества костной ткани и соблюдении оптимальной длины и диаметра импланта для каждого зуба, покрываемого отдельной коронкой. Третью, реализованную альтернативу, которая заключается в объединении процедуры непосредственного установления шести постоянных имплантов и костной пластики дефектов, образованных в результате удаления, без задействования синусов (рис. 9–14), можно считать не идеальной, но, в то же время, не выходящей за пределы существующих протоколов и обеспечивающей более простую и надежную процедуру реабилитации при отсутствии согласия пациента на вмешательство в гайморовые пазухи. Симметричное расположение шести имплантов с промежутком в участке зубов #11 и #21 позволяет изготовить металлокерамический мостовидный протез из десяти единиц с короткими дистальными консолями. Такие консольные конструкции, по нашему мнению, имеют положительный прогноз, что подтверждается и данными Romeo, 2003, который утверждает, что среднестатистический прогноз несъемных консольных протезов с опорой на импланты можно сравнить с прогнозом традиционных мостовидных протезов.
В отличие от планирования лечения на верхней челюсти, где решающее значение имеет расположение гайморовых пазух, на нижней челюсти наиболее значительное влияние оказывают расстояние от вершины альвеолярного отростка до нижнечелюстного канала в позадиментальных участках и ширина межментального пространства. Кроме того, большое значение для плана лечения имеет количество планируемых вмешательств, особенно при удалении группы зубов. Хорошим решением подобных ситуаций является непосредственная имплантация с одновременной костной пластикой и установлением необходимого количества постоянных имплантов, безусловно, при условии возможной временной реабилитации (рис. 15–22). Похожую позицию относительно костной пластики поддерживает и ряд других авторов, в частности Ashman, 2000, утверждает, что сохранение кости альвеолярного отростка на 40–60 % помогает избежать атрофии челюстей, наблюдающейся, как правило, спустя 2–3 года после удаления и составляющей 0,25–0,5 % за год до конца жизни. Такое сохранение, по мнению автора, достигается путем непосредственной пластики в участках удаления зубов с
одновременной имплантацией или без нее. Кроме этого характерной особенностью планирования лечения на нижней челюсти, на наш взгляд, является установление двух или трех коротких имплантов в позадиментальных участках (в данном случае два импланта длиной 7 мм по обе стороны), позволяющее избежать изготовления консольных конструкций. В подобных случаях при наличии узкого межментального пространства для достижения оптимальной длины зубного ряда несъемные конструкции должны включать длинные консоли и требуют установления в этом участке не менее пяти имплантов.
Ericsson I. и др., 2000. При этом авторы указывают, что достижение такой ситуации возможно только при наличии соответствующего качества костной ткани и соблюдении оптимальной длины и диаметра импланта для каждого зуба, покрываемого отдельной коронкой. Третью, реализованную альтернативу, которая заключается в объединении процедуры непосредственного установления шести постоянных имплантов и костной пластики дефектов, образованных в результате удаления, без задействования синусов (рис. 9–14), можно считать не идеальной, но, в то же время, не выходящей за пределы существующих протоколов и обеспечивающей более простую и надежную процедуру реабилитации при отсутствии согласия пациента на вмешательство в гайморовые пазухи. Симметричное расположение шести имплантов с промежутком в участке зубов #11 и #21 позволяет изготовить металлокерамический мостовидный протез из десяти единиц с короткими дистальными консолями. Такие консольные конструкции, по нашему мнению, имеют положительный прогноз, что подтверждается и данными Romeo, 2003, который утверждает, что среднестатистический прогноз несъемных консольных протезов с опорой на импланты можно сравнить с прогнозом традиционных мостовидных протезов.
В отличие от планирования лечения на верхней челюсти, где решающее значение имеет расположение гайморовых пазух, на нижней челюсти наиболее значительное влияние оказывают расстояние от вершины альвеолярного отростка до нижнечелюстного канала в позадиментальных участках и ширина межментального пространства. Кроме того, большое значение для плана лечения имеет количество планируемых вмешательств, особенно при удалении группы зубов. Хорошим решением подобных ситуаций является непосредственная имплантация с одновременной костной пластикой и установлением необходимого количества постоянных имплантов, безусловно, при условии возможной временной реабилитации (рис. 15–22). Похожую позицию относительно костной пластики поддерживает и ряд других авторов, в частности Ashman, 2000, утверждает, что сохранение кости альвеолярного отростка на 40–60 % помогает избежать атрофии челюстей, наблюдающейся, как правило, спустя 2–3 года после удаления и составляющей 0,25–0,5 % за год до конца жизни. Такое сохранение, по мнению автора, достигается путем непосредственной пластики в участках удаления зубов с
одновременной имплантацией или без нее. Кроме этого характерной особенностью планирования лечения на нижней челюсти, на наш взгляд, является установление двух или трех коротких имплантов в позадиментальных участках (в данном случае два импланта длиной 7 мм по обе стороны), позволяющее избежать изготовления консольных конструкций. В подобных случаях при наличии узкого межментального пространства для достижения оптимальной длины зубного ряда несъемные конструкции должны включать длинные консоли и требуют установления в этом участке не менее пяти имплантов.
Удаление временных имплантов проводится, как правило, после завершения процесса остеоинтеграции постоянных имплантов (через 3–6–8 месяцев) на втором хирургическом этапе. В некоторых случаях на этом этапе можно оставлять временные импланты и переходные протезы после их предварительной коррекции в области установления формирователей десны и удалять их параллельно с установлением абатментов и фиксации на них новых временных протезов. Однако в большинстве случаев временные импланты мешают установлению формирователей десны. Таким образом, вследствие потери опор в период формирования десны наступает период двухнедельного отсутствия каких-либо протезов. На эту проблему обращает внимание и Chaimattayompol, 2002, который говорит, что возможность сохранения фиксированных временных протезов на протяжении всех этапов имплантологического лечения представляет весьма сложную задачу.
Нами разработаны и внедрены в практику модифицированные формирователи десны с надстройкой, аналогичной внутриротовой части временного импланта, которые помогают избежать отсутствия зубных протезов с момента удаления временных имплантов до установления абатментов и фиксации на них временных протезов (рис. 23–26).
Использование модифицированных формирователей десны может быть целесообразным и в ряде других случаев, например, при задействовании в качестве дополнительной опоры постоянного импланта с достаточной степенью первичной фиксации при отсутствии условий для установления достаточного количества временных имплантов.
В свою очередь, количество временных имплантов для фиксации одного протеза при полном отсутствии зубов или наличии только одного или двух зубов должно составлять не менее четырех на верхней челюсти и не менее трех – на нижней челюсти.
Поскольку потеря одного временного импланта в таких случаях делает невозможной реализацию поставленного плана лечения, на наш взгляд, при наличии определенных условий количество временных имплантов может быть увеличено. Такой же подход применяет и Moscovitch, 2001, который считает, что возможное увеличение стоимости лечения за счет установления дополнительных имплантов нивелируется уменьшением вероятности неудач имплантации вследствие возможных осложнений. Кроме того, в таких случаях установление еще одного импланта не требует применения дополнительных инструментов или отдельного вмешательства.
Однако в некоторых случаях, несмотря на пожелания врача и пациента, временная реабилитация может быть только частичной за счет недостаточного количества костной ткани для установления требуемого количества временных имплантов и одновременно комбинированной за счет задействования зубов для укрепления ортопедической конструкции на время реабилитации, которые, по окончательному плану лечения, могут быть удалены (рис. 27–31). В данном случае план лечения предусматривал отдельные вмешательства костной пластики и имплантации, а непосредственная имплантация в области зубов #12 и #22 проводилась с целью получения опоры для следующего переходного протеза при проведении первого хирургического этапа с установкой постоянных имплантов в зонах костной пластики и удалении зубов #11 и #21.
Поскольку потеря одного временного импланта в таких случаях делает невозможной реализацию поставленного плана лечения, на наш взгляд, при наличии определенных условий количество временных имплантов может быть увеличено. Такой же подход применяет и Moscovitch, 2001, который считает, что возможное увеличение стоимости лечения за счет установления дополнительных имплантов нивелируется уменьшением вероятности неудач имплантации вследствие возможных осложнений. Кроме того, в таких случаях установление еще одного импланта не требует применения дополнительных инструментов или отдельного вмешательства.
Однако в некоторых случаях, несмотря на пожелания врача и пациента, временная реабилитация может быть только частичной за счет недостаточного количества костной ткани для установления требуемого количества временных имплантов и одновременно комбинированной за счет задействования зубов для укрепления ортопедической конструкции на время реабилитации, которые, по окончательному плану лечения, могут быть удалены (рис. 27–31). В данном случае план лечения предусматривал отдельные вмешательства костной пластики и имплантации, а непосредственная имплантация в области зубов #12 и #22 проводилась с целью получения опоры для следующего переходного протеза при проведении первого хирургического этапа с установкой постоянных имплантов в зонах костной пластики и удалении зубов #11 и #21.
Обеспечение временной реабилитации в подобных случаях имеет решающее значение, ведь наличие протеза во фронтальном участке не только снимает психо-эмоциональное напряжение у пациента, но и обеспечивает относительную функцию жевания.
В то же время некоторое количество пациентов, также относящихся к третьей группе пациентов с планированным удалением зубов и костной пластикой, требуют временной реабилитации при включенных дефектах зубных рядов, иногда даже в эстетически менее значимых зонах.
В свою очередь такая реабилитация возможна при использовании в качестве опор для переходных протезов исключительно
временных имплантов (рис. 32–33), причем количество имплантов в таких случаях может быть аналогично таковому при
полном отсутствии зубов и использовании одиночных временных имплантов в качестве дополнительной опоры (рис. 34–35).
Необходимость во временной реабилитации может существовать и при замещении одного зуба, а способы ее решения при помощи временных имплантов зависят от объема костной ткани после установления постоянных имплантов (рис. 36–39) или сохранения костной перегородки лунки удаленного зуба при костной пластике без имплантации (рис. 40–43).
В то же время некоторое количество пациентов, также относящихся к третьей группе пациентов с планированным удалением зубов и костной пластикой, требуют временной реабилитации при включенных дефектах зубных рядов, иногда даже в эстетически менее значимых зонах.
В свою очередь такая реабилитация возможна при использовании в качестве опор для переходных протезов исключительно
временных имплантов (рис. 32–33), причем количество имплантов в таких случаях может быть аналогично таковому при
полном отсутствии зубов и использовании одиночных временных имплантов в качестве дополнительной опоры (рис. 34–35).
Необходимость во временной реабилитации может существовать и при замещении одного зуба, а способы ее решения при помощи временных имплантов зависят от объема костной ткани после установления постоянных имплантов (рис. 36–39) или сохранения костной перегородки лунки удаленного зуба при костной пластике без имплантации (рис. 40–43).
По сравнению с замещением дефектов с полным отсутствием зубов с опорой на временных имплантах замещение включенных дефектов с использованием временных имплантов сопряжено с лучшим прогнозом благодаря возможности избежания окклюзионных контактов, что, по данным Gibbard, 2002 и Petrungaro, 2003, является главным предусловием успеха непосредственной имплантации.
Необходимость временной реабилитации несъемными протезами может быть актуальной и во второй группе пациентов, которые до момента имплантации пользовались съемными протезами, но не желают оставаться без протезов на длительный период времени или не имеют возможности провести второй хирургический этап в определенные сроки. В таких случаях временные импланты и несъемные протезы могут быть установлены для предупреждения чрезмерного трансслизистого давления до второго хирургического этапа (рис. 44–46).
Необходимость временной реабилитации несъемными протезами может быть актуальной и во второй группе пациентов, которые до момента имплантации пользовались съемными протезами, но не желают оставаться без протезов на длительный период времени или не имеют возможности провести второй хирургический этап в определенные сроки. В таких случаях временные импланты и несъемные протезы могут быть установлены для предупреждения чрезмерного трансслизистого давления до второго хирургического этапа (рис. 44–46).
Таким образом, использование временных (транзитных) имплантов создает возможность избежать проблемы длительного периода отсутствия эстетической, фонетической и жевательной функции утраченных зубов с момента удаления, костной пластики, вживления постоянных имплантов до окончательной фиксации несъемного протеза; нивелировать риск чрезмерного трансслизистого влияния за счет отказа от съемных протезов и повысить уровень комфорта пациента, что, по высказываниям некоторых зарубежных авторов, определяет качество жизни («quality of life») на период лечения.
ВЫВОДЫ
• Зубные протезы, фиксированные на временных (транзитных) имплантах, полностью соответствуют всем требованиям, выдвигаемым к протезам, которые должны использоваться для временной реабилитации пациента во время имплантологического лечения перед снятием слепка для изготовления пластмассовой коронки с металлическими колпачками, установленными на временных имплантах.
• Временные (или транзитные) импланты даже при существующем уровне их потери вследствие непосредственной
нагрузки полностью соответствуют требованиям временной опоры для переходного протезирования.
Литература
1. Я.В. Заблоцький. Значення тимчасової післяопераційної реабілітації хворих із дефектами зубних рядів у формуванні їхньої мотивації
до імплантаційного стоматологічного лікування із застосуванням імплантів // Вісник стоматології. — 2003. — № 1. — С. 119–123.
2. Я.В. Заблоцкий. Протезирование дефектов зубных рядов несъемными конструкциями с использованием имплантов: особенности
клинических этапов и временной реабилитации. Часть I // Зубное протезирование. — 2003. — № 1 (2). — С. 8–16.
3. Я.В. Заблоцкий. Протезирование дефектов зубных рядов несъемными конструкциями с использованием имплантов: особенности
клинических этапов и временной реабилитации. Часть II // Зубное протезирование. — 2003. — № 2 (3). — С. 11–21.
• Зубные протезы, фиксированные на временных (транзитных) имплантах, полностью соответствуют всем требованиям, выдвигаемым к протезам, которые должны использоваться для временной реабилитации пациента во время имплантологического лечения перед снятием слепка для изготовления пластмассовой коронки с металлическими колпачками, установленными на временных имплантах.
• Временные (или транзитные) импланты даже при существующем уровне их потери вследствие непосредственной
нагрузки полностью соответствуют требованиям временной опоры для переходного протезирования.
Литература
1. Я.В. Заблоцький. Значення тимчасової післяопераційної реабілітації хворих із дефектами зубних рядів у формуванні їхньої мотивації
до імплантаційного стоматологічного лікування із застосуванням імплантів // Вісник стоматології. — 2003. — № 1. — С. 119–123.
2. Я.В. Заблоцкий. Протезирование дефектов зубных рядов несъемными конструкциями с использованием имплантов: особенности
клинических этапов и временной реабилитации. Часть I // Зубное протезирование. — 2003. — № 1 (2). — С. 8–16.
3. Я.В. Заблоцкий. Протезирование дефектов зубных рядов несъемными конструкциями с использованием имплантов: особенности
клинических этапов и временной реабилитации. Часть II // Зубное протезирование. — 2003. — № 2 (3). — С. 11–21.
Смотри также
14 июля 2005 | 16:07
 10 славных лет развития стоматологической культуры в России.
10 славных лет развития стоматологической культуры в России.
На днях в Большом зале Центрального Дома Кино состоялся юбилейный вечер «Dental CLUB 32» - первого и единственного стоматологического клуба, созданного не для врачей, а для нас – друзей и пациентов этой замечательной клиники.
28 июня 2005 | 13:06
 Современные стоматологические инструменты: система ТВС боров для финишной обработки композитов «KerrHawe».
Современные стоматологические инструменты: система ТВС боров для финишной обработки композитов «KerrHawe».
В настоящее время на рынке стоматологических инструментов значительно возросло число предлагаемых боров, как алмазных, так и твердосплавных. Во многих клиниках набор инструментов вполне соответствует мировому уровню. Однако, несмотря на явное преимущество такого положения вещей, нельзя не отметить, что врачу-стоматологу чрезвычайно трудно разобраться в таком многообразии и определить для себя необходимый и достаточный минимум инструментов, необходимых для препарирования каждого вида кариозных полостей, который позволит ему получить наилучшие результаты в своей работе.
27 июня 2005 | 14:06
 Протезирование дефектов зубных рядов несъемными конструкциями с использованием имплантатов. Часть 2. Адгезивные конструкции для временной реабилитации.
Протезирование дефектов зубных рядов несъемными конструкциями с использованием имплантатов. Часть 2. Адгезивные конструкции для временной реабилитации.
Благодаря внедрению в стоматологическую практику техники имплантации возможности ортопедического лечения несъемными протезами значительно расширились. В то же время сроки протезирования с использованием имплантов в несколько раз превышают продолжительность ортопедического лечения мостовидными протезами на опорных зубах за счет предшествующего имплантологического лечения.
12 июня 2005 | 17:06
 Пятый международный конгресс НАЭС
Пятый международный конгресс НАЭС
1 и 2 июля 2005 года в подмосковном Нахабино, в "Le Meridien Moscow Country Club Hotel-Golf-Resort" пройдет юбилейный 5-ый Конгресс Национальной Академии Эстетической Стоматологии.
08 июня 2005 | 18:06
 Протезирование дефектов зубных рядов несъемными конструкциями с использованием имплантатов. Часть 1.
Протезирование дефектов зубных рядов несъемными конструкциями с использованием имплантатов. Часть 1.
На сегодняшний день практически всем пациентам с утраченными зубами предоставляется возможность восстановления эстетического вида и функции несъемными протезами на остеоинтегрированных имплантатах. В преимущественном большинстве случаев уже на этапе диагностирования можна составить четкий план комплексного лечения пациента и представить будущую ортопедическую конструкцию.